Questo articolo, scritto quando ero Responsabile dei servizi di integrazione socio-sanitaria dell’ASUR – Azienda Sanitaria Unica Regionale delle Marche, è stato pubblicato sulla rivista Prospettive Sociali e Sanitarie, n. 8, 1 maggio 2005
Sulla necessità dell’integrazione socio-sanitaria in Italia sono tutti d’accordo ma sul concetto stesso e, soprattutto, sulle modalità applicative si sono sviluppate teorizzazioni e prassi molto disomogenee e poco comparabili in relazione sia ad un quadro normativo nazionale non univoco e incompleto (il riferimento ovvio è alla mancata definizione dei Livelli essenziali e uniformi delle prestazioni previsti dall’Art. 9 della L. 328/00) che ad una evoluzione delle normative e dei sistemi regionali che hanno modelli di riferimento molto diversi: da quelli in cui rimane una netta distinzione (ed una difficile integrazione) tra le competenze sociali dei Comuni e le competenze delle Aziende sanitarie a quelli dove vengono declinate le competenze per i “servizi socio-sanitari”; da quelli in cui è diffusa la delega delle funzioni sociali dei Comuni alle Aziende U.S.L. a quelli che prevedono forme di aziendalizzazione anche sul versante socio-sanitario; da quelli “misti” ma omogenei a livello regionale a quelli misti ma eterogenei nello stesso territorio regionale.
La Regione Marche, con la L.R. 20 giugno 2003, n. 13 “Riorganizzazione del Servizio Sanitario Regionale” ha riformato e riordinato il sistema sanitario regionale, esprimendo una scelta forte per un approccio integrato socio-sanitario alle problematiche di salute.
1. Il “nuovo” Servizio Sanitario Regionale delle Marche
La L.R. 13/03 di riordino del Servizio Sanitario Regionale si inserisce in uno scenario con profonde criticità, primariamente finanziarie, legate a motivazioni sia di carattere generale (il modello di aziendalizzazione atipico introdotto con il D.Lgs 502/92 e successive modificazioni, gli effetti legati alla contraddizione tra i meccanismi di remunerazione a prestazione e la fissazione di una quota capitaria convenzionale, la competizione interna tra Aziende Sanitarie…) che di carattere locale (l’ipertrofìa della struttura gestionale ed operativa ai veri livelli territoriali, l’insufficiente capacità di regolazione del sistema, la disomogenea distribuzione sul territorio regionale di strutture, attività, servizi e prestazioni e la disomogeneità di processi e percorsi assistenziali…).
Gli obiettivi generali di riorganizzazione chiaramente espressi nell’impianto e nel dettaglio della LR 13/03 riguardano primariamente il recupero di una unitarietà “di sistema” alla scala regionale da declinare prevalentemente:
– nel perseguire equità nella distribuzione delle risorse, nell’allocazione dei servizi e nella fruibilità delle prestazioni;
– nel ricondurre la dimensione “aziendalistica” a finalità di compatibilità e di sostenibilità economica di sistema nel suo complesso;
– nel rispettare le particolarità dei contesti locali, legate a variabili di carattere epidemiologico, demografico, socio-economico, comunitario e comunque compatibili con logiche di sistema a rete;
– nel migliorare l’appropriatezza di prescrizione e di utilizzo dei servizi,nella prospettiva dell’adeguatezza sotto il profilo degli standard organizzativi-funzionali-prestazionali.
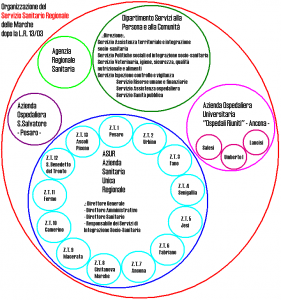
L’assetto istituzionale del sistema (Fig. 1) prevede il Dipartimento Servizi alla Persona e alla Comunità, presso la Giunta regionale, attualmente articolato in una serie di Servizi facenti capo all’Assessore alla Sanità (tra cui il “Servizio Assistenza territoriale e integrazione socio-sanitaria”) ma anche e nel “Servizio Politiche sociali e integrazione socio-sanitaria” che “dipende” dall’Assessore ai Servizi Sociali, con un unico Direttore di Dipartimento. Il livello regionale è completato dall’Agenzia Regionale Sanitaria che fornisce il supporto tecnico per l’esercizio da parte della Regione delle funzioni in materia di definizione degli indirizzi di politica sanitaria e programmazione sanitaria.
Le Aziende del SSR delle Marche sono tre: due Aziende Ospedaliere e l’Azienda Sanitaria Unica Regionale (ASUR), che incorpora le 13 ex A.U.S.L., particolarità assoluta nel panorama nazionale per la combinazione di numeri importanti per l’estensione territoriale (l’intera regione) e per quella demografica (oltre 1.500.000 abitanti).
L’auspicio collegato alla realizzazione del modello introdotto con la LR 13/03 è che possa condurre, a regime, ad una semplificazione dei ruoli attribuiti/attribuibili alle diverse scale, facendo concentrare ASUR, Zone e Distretti su mandati specifici, legittimi e complementari.
Nel nuovo assetto introdotto con la L.R. 13/03 le competenze di area sanitaria dell’ASUR vengono fortemente orientate, nell’ottica sistemica, verso un mandato prevalente di tutela della salute; tale ruolo deve trovare una specifica declinazione tra due momenti: lo sviluppo di modelli operativi, standard di processo e definizione di procedure validi a livello regionale e l’attività di monitoraggio, controllo e valutazione. La L.R. 13/03 attribuisce integralmente le funzioni sanitarie di tipo erogativo ed operativo alle Zone Territoriali che le esercitano attraverso le macrostrutture territoriali ed ospedaliere. La stessa articolazione di ruoli, responsabilità e relazioni vale per l’area dell’integrazione socio-sanitaria anche se la previsione del Responsabile dei servizi di integrazione socio-sanitaria (art. 4 LR 13/03), sostanzialmente equiparato al Direttore Amministrativo e al Direttore Sanitario nel supporto al Direttore Generale dell’ASUR, pone la necessità di riflettere sugli equilibri e sugli sviluppi del “modello marchigiano” di integrazione socio-sanitaria.
2. Il “modello marchigiano” di integrazione socio-sanitaria
Dal livello nazionale al livello regionale
I principi e gli orientamenti culturali della riforma sanitaria del 1978 sono riemersi, nel processo evolutivo della normativa nel settore sanitario e socio-assistenziale, attorno al 2000 con provvedimenti legislativi che hanno prodotto significativi mutamenti sotto il profilo degli assetti istituzionali e organizzativo-gestionali, accentuati dalla Riforma del Titolo quinto della Costituzione:
- D.lgvo n. 229/99
- L. 328/00
- DPCM 14.02.2001: “Atto di Indirizzo e Coordinamento in materia di prestazioni sociosanitarie”
- DPCM 29.11.2001: “Definizione dei LEA – Livelli Essenziali e uniformi di Assistenza”
Nello specifico, il DPCM 14 febbraio 2001 istituzionalizza una corresponsabilizzazione fra il sistema dei servizi sanitari e il sistema dei servizi sociali, avviando il processo di chiarificazione tra competenze e responsabilità; nell’ambito dell’area sociosanitaria individua tre tipologie di prestazioni:
– Interventi sociosanitari ad elevata integrazione sanitaria;
– Interventi sanitari a rilevanza sociale;
– Interventi sociali a rilievo sanitario.
Il “modello marchigiano” mantiene ed esalta la competenza sociale dei Comuni, promuovendo la programmazione e la gestione dei servizi sociali a livello di Ambito Territoriale sociale e ridefinisce le competenze dell’ASUR per l’area sanitaria e socio-sanitaria.
Un’altra caratteristica del “modello marchigiano” di welfare è quella di non aver scelto la prospettiva di un recepimento “hard” della L. 328/00, attraverso la stesura di “testi unici” o “testi organici regionali” che comprendono tutte le politiche sociali (con il problema di contrapposizione tra una positiva organicità ed una complessità a volte eccessiva) ma di aver realizzato un recepimento “soft”, con leggi specifiche per ogni settore di intervento (minori, handicap…) legate tra loro da un’unica cornice (il Piano Sociale Regionale); una scelta che contrappone agilità a frequenti disarmonie (legate a spinte categoriali e a tempi diversi di approvazione).
L’impegno di coniugare in maniera armoniosa ed organica l’opzione della Regione di mantenere distinte le competenze sociali e sanitarie incontra difficoltà diverse ma presuppone una integrazione tra soggettualità, quella sanitaria e quella sociale, che devono essere, necessariamente, ambedue forti e determinate.
Oltre a resistenze, più per tradizione e cultura che per ideologia, a livello istituzionale, gestionale, professionale e “territoriale” (i “campanili” marchigiani) elementi di ostacolo e di fatica si trovano negli stessi atti normativi che pur delineano il modello di welfare per la Regione Marche. I tempi e i “contesti” diversi in cui sono stati elaborati ed approvati il Piano Sociale Regionale, il Piano Sanitario Regionale e la L.R. 13/03 (che è l’ultima di alcune leggi di riordino) determinano delle incoerenze, comprensibili ma da superare, insieme ad una “traccia” forte di quello che è stato definito un “welfare plurale con responsabilità ed obiettivi condivisi”.
Dal Piano Sociale Regionale
Il “Piano regionale per un sistema integrato di interventi e servizi sociali 2000/2002” è relativamente “vecchio” anche se la sperimentazione (annuale) dei primi Piani sociali di Ambito territoriale, con un intenso lavoro di verifica, e le recenti Linee guide per la elaborazione dei Piani sociali triennali 2005-2007 hanno permesso di compensare alcune sfasature rispetto all’organizzazione del sistema sanitario e alle connessioni del sistema dei servizi sociali con esso.
Nel Piano si scriveva che “l’integrazione socio-sanitaria non si realizza spontaneamente per decreto; anzi il processo comporta una perdita di gradi di libertà a carico dei soggetti e delle componenti che si devono integrare – in questo caso i settori del welfare -; occorrono volontà, regimi e titolarità decisionali, che definiscano obiettivi e mobilitino su questi i settori dell’offerta, favorendone ed imponendo loro traguardi progressivi di integrazione.
Partendo da tali premesse, la costruzione del sistema per l’integrazione socio-sanitaria aspetta risposte programmatorie ad alcuni quesiti per ispirare progetti, sia attuativi, sia di sperimentazione:
- I luoghi dell’integrazione socio-sanitaria: dove;
- I campi dell’integrazione socio-sanitaria: su quali problemi;
- Il regime per l’integrazione socio-sanitaria: a quali condizioni;
- I versanti dell’integrazione socio-sanitaria: a partire da che cosa;
- Le modalità dell’integrazione socio-sanitaria: a quali livelli, con quali modalità ed in quali processi.”
Dal Piano Sanitario Regionale
Il Piano Sanitario Regionale 2003-2005 già dal nome “Un’Alleanza per la salute” esprime un orizzonte maggiormente integrato e nell’individuare i macro-obiettivi per la salute e per la sanità mette – scelta non scontata – la sanità al servizio della salute. I destinatari-soggetti dell’alleanza sono i bambini e i ragazzi, le donne, i disabili, gli anziani, le persone fragili (salute mentale, esclusione sociale, dipendenze patologiche…), verso cui devono orientarsi la pianificazione e la qualificazione dei sistemi assistenziali. Va rilevato come lo sviluppo di una politica di promozione della salute vuole partire proprio dai soggetti che la normativa nazionale colloca nello specifico dell’integrazione socio-sanitaria.
In questo senso i macrobiettivi per la Sanità, Riorientare il sistema dell’offerta e Qualificare il sistema dell’offerta, vanno “giocati” in una dinamica di integrazione reale con il sistema dei servizi sociali.
Dalla L.R. 13/03 “Riorganizzazione del Servizio Sanitario Regionale”
L’integrazione socio-sanitaria nella L.R. 13/03 non si risolve solo nella individuazione del Responsabile dei servizi di integrazione socio-sanitaria, anzi.
Il recuperare a finalità unitarie gli obiettivi di programmazione, di alta amministrazione, di gestione del servizio sanitario regionale, nella salvaguardia dei principi di solidarietà, equità e universalità, incontra primariamente il sistema dei servizi sociali e si declina anche nell’integrazione socio-sanitaria.
La legge declina come l’integrazione socio-sanitaria non la fa (d’altronde non potrebbe) un “Direttore” ma deve essere fatta sul territorio, dalle strutture e dalle risorse “normali” del sistema sanitario; non è un caso che la legge non preveda corrispettivi “territoriali” del Responsabile dei servizi di integrazione socio-sanitaria.
A livello territoriale l’integrazione è realizzata da:
- Le Zone territoriali, che hanno compiti di programmazione e gestione dei servizi sanitari e socio-sanitari nel rispettivo ambito territoriale e sono dotate di autonomia gestionale ed operativa (Art. 9 c.1).
- Il Direttore di Zona che è responsabile delle funzioni di programmazione e coordinamento, nonché della gestione complessiva del relativo ambito territoriale (Art. 10 c.1) ed è coadiuvato da un organismo collettivo, il collegio di direzione di zona (Art. 7 c.1).
- La Conferenza dei Sindaci che, tra le altre funzioni, promuove l’integrazione tra i servizi sanitari di zona e i servizi socio-assistenziali, propone e partecipa alla definizione di intese tra Comuni, ASUR e Zona territoriale interessata per l’integrazione socio-sanitaria e la formalizzazione di accordi di programma (Art. 10 c.2).
- I Distretti, articolazioni territoriali delle zone coincidenti con gli ambiti territoriali sociali, che sono il livello territoriale di base in cui si realizza la gestione integrata tra servizi sanitari, socio-sanitari e sociali (Art. 13 c.1).
L’integrazione socio-sanitaria nelle Marche non nasce ne oggi ne in relazione alla normativa più o meno recente o peggio, alla individuazione di una figura istituzionale come il Responsabile dei servizi di integrazione socio-sanitaria. Di integrazione socio-sanitaria se ne sta facendo e anche di buona qualità, in tutti i territori, il problema è che spesso non è programmata e non è raccordata, coordinata, governata in modo concorde, modellizzata e verificata. E questo è il compito del Responsabile dei servizi di integrazione socio-sanitaria; ha una serie di funzioni (conoscenza e attivazione flussi informativi, raccordo e coordinamento, modellizzazione e programmazione, monitoraggio e verifica, supporto) che devono valorizzare l’azione dei diversi operatori sul territorio coinvolti negli interventi e nei servizi socio-sanitari.
Il fatto che dal 1° settembre 2004 ci sia una persona con questo ruolo all’interno del sistema sanitario, permette di avere un “gancio” a cui collegare le politiche socio-sanitarie, gli interventi e le prestazioni della sanità in questo ambito, e una “interfaccia” con l’organizzazione dei servizi sociali; ci sono le potenzialità per tenere tutto questo insieme.
È una scelta molto forte, perché vuol dire che si intende valorizzare le esperienze e la progettualità dell’integrazione socio-sanitaria come risposta adeguata all’inscindibile unitarietà della persona e del suo bisogno di salute.
Va sottolineato che per l’ASUR l’integrazione socio-sanitaria costituisce un obiettivo che coinvolge tutte le componenti aziendali, sia a livello centrale (direzione) che periferico (Zone, Distretti, Dipartimenti, Presidi ospedalieri) e va ribadito come l’integrazione socio-sanitaria si costruisca sul territorio, coinvolgendo da un lato le Zone, attraverso i distretti, i dipartimenti e gli ospedali e, dall’altro, i Comuni, gli Ambiti territoriali, le Province, le Comunità Montane, il terzo settore… ogni soggetto per le proprie competenze e responsabilità. Il DPCM del 14 febbraio 2001 ha definito quali sono le prestazione socio-sanitarie, ma con la definizione dei LEA sanitari, la Legge 328/00, l’attesa dei Liveas… la questione si estende e si sviluppa. Quando si affrontano, concettualmente e concretamente, le tematiche dell’integrazione socio-sanitaria si deve tener presente che essa passa soprattutto nella relazione tra i soggetti del territorio.
3. Organizzazione dell’ASUR e implicazioni per l’integrazione socio-sanitaria
Il modello organizzativo dell’ASUR, nella fase transitoria definita dalla legge che dovrebbe terminare con la fine del 2005 e caratterizzata da una estrema fluidità, richiede che la struttura organizzativa venga costruita secondo un modello improntato alla semplicità, alla flessibilità per costituire efficace supporto al processo di cambiamento ed integrazione. Anche nella elaborazione dell’Atto aziendale, il documento che definisce l’assetto organizzativo, le modalità per assicurare le funzioni di prevenzione, diagnosi, cura e riabilitazione, nonché il coordinamento e l’integrazione delle attività, è stata fatta la scelta di considerarlo di natura organizzativa generale rimandando ad atti regolamentari collegati, più adattabili ad una situazione in evoluzione e che non ha riferimenti analoghi nel panorama nazionale, la definizione dell’organizzazione e del funzionamento aziendale.
Il carattere innovativo dell’ASUR richiede una continua verifica delle iniziative decise, sia per la conduzione più efficace delle responsabilità gestionali sia per corrispondere adeguatamente alle esigenze prospettate nella nuova logica organizzativa.
La struttura organizzativa dell’ASUR si presenta quindi leggera, caratterizzata da una forte vocazione all’indirizzo ed al controllo piuttosto che direttamente operativa; l’organizzazione è fondata su soluzioni funzionali, con un nucleo ristretto di personale operante a livello direzionale e con altri nuclei, di diverso peso ed articolazione, operanti a livello zonale e sovrazonale.
L’ASUR è quindi espressamente orientata alla realizzazione di un sistema di funzioni attraverso la creazione e la utilizzazione di una rete di interconnessioni e di interazioni, che prescindano dal concentramento fisico di servizi ed operatori.
Peraltro, in considerazione del fatto che l’efficacia dell’azione sia amministrativa che sanitaria richiede una sempre maggiore integrazione tra i servizi, soprattutto tra quelli affini, sarà massimamente favorito lo sviluppo di procedure trasversali e l’aggregazione, per competenze, su tali procedure, nonché la definizione di modalità comuni per affrontare i temi maggiormente innovativi.
La modalità organizzativa prevalente è quella delle “aree-progetto”, ossia di strutture flessibili, agili, modellabili, attenta all’innovazione più che centrata in attività ricorrenti e formalizzate, capace cioè di modificarsi tempestivamente per rispondere ai diversi stimoli provenienti sia dal contesto interno che dall’ambiente esterno.
Il modello organizzativo e gestionale delineato si presenta, quindi, come un modello a due dimensioni. Deve, infatti, tenere conto sia della dimensione tecnico professionale – orizzontale che di quella gestionale – verticale, configurando un modello che ha parecchi elementi di analogia con quello di tipo matriciale; dimensioni che si intrecciano, come la trama e l’ordito di un tessuto.
Ciascuna “area progetto” rappresenta una modalità organizzativa per affrontare gli impegni dell’ASUR e richiede l’elaborazione di “piani programmatici” orientati ad acquisire una conoscenza ed una valutazione della situazione esistente e a predisporre interventi e decisioni che, da un lato assicurino la continuità dei processi in essere e, dall’altro sviluppino le nuove procedure di integrazione e di funzionamento in grado di ottimizzare risultati e risorse.

L’organizzazione complessiva dell’ASUR ha comportato delle implicazioni sia per l’organizzazione del nucleo direzionale dell’integrazione socio-sanitaria che per la impostazione della programmazione in questo ambito di azione.
Sarà istituito un “Centro servizi e consulenza per l’integrazione socio-sanitaria”, collegato anche alla Direzione Sanitaria, con competenze di supporto alla Direzione, alle Aree progetto, alle Zone Territoriali per: la preparazione di report su flussi informativi, la elaborazione dei pertinenti documenti di programmazione nella prospettiva dell’integrazione socio-sanitaria, la predisposizione operativa di accordi e intese di programmazione e gestione integrata dei servizi socio-sanitari, sia a livello interistituzionale che con soggetti non pubblici, la elaborazione di standard organizzativo/funzionali, di prodotto e di processo negli interventi e nei servizi dell’integrazione socio-sanitaria…
La Direzione Aziendale ha individuato cinque aree progetto (Fig. 2), che organizzano progressivamente le attività del nucleo direzionale dell’integrazione socio-sanitaria; sono prevalentemente centrate sui soggetti-destinatari dell’integrazione socio-sanitaria e sono distinte in sub-aree:
Area progetto: Materno-infantile, adolescenti e giovani
È l’Area progetto che si occupa degli interventi e dei servizi di integrazione socio-sanitaria destinati alla fascia di età da 0 a 18 anni ed oltre (comprendendo anche quei giovani adulti per cui non può interrompersi una “presa in carico” solo per il raggiungimento della maggiore età e che hanno il diritto di essere “accompagnati” in una logica di continuità tra i servizi).
È un’area dove, sulla base delle recenti indicazioni normative nazionali, l’integrazione socio-sanitaria deve, almeno in prospettiva, connettersi con gli interventi dell’istruzione, della formazione e del lavoro per un approccio complessivo e per una nuova operatività orientata a favorire un equilibrato sviluppo nella crescita delle persone in questa fascia di età.
Almeno in questa prima fase di impostazione del lavoro a quest’Area progetto fanno riferimento, necessariamente, anche gli interventi e le prestazioni socio-sanitarie destinate alla “famiglia” e alla “donna”, non solo “madre”.
L’Area progetto si articola in due sub-aree progettuali: Materno-infantile, con competenze che riguardano in particolare la prima infanzia (0-3 anni) e quello che il Piano Sanitario Regionale chiama il “percorso nascita”; Cittadini in crescita, (secondo la felice definizione di Alfredo Carlo Moro) con competenze che riguardano i bambini e le bambine, i ragazzi e le ragazze dai 6 anni in su e con un’attenzione complessiva, a 360°, rispetto ai vari “mondi vitali” dove l’integrazione socio-sanitaria trova applicazione.
Area progetto: Disabilità, handicap – Salute mentale
Anche se l’area della disabilità (soprattutto quella fisica) è stata quella che, storicamente, ha anticipato e sviluppato di più i temi dell’integrazione (socio-sanitaria e non solo), la notevole proliferazione di norme e la diffusione di servizi specifici implica un’attenta revisione di modelli organizzativi ed operatività concreta nella prospettiva di ridare unitarietà agli interventi e di ricostruire una integrazione reale, attenta all’unità inscindibile della persona disabile.
L’ Area progetto si articola in due sub-aree progettuali: Handicap fisico, psichico, sensoriale, con competenze che riguardano i portatori di handicap ed i servizi per l’integrazione socio-sanitaria a loro destinati; Salute mentale, con competenze centrate sul variegato mondo della salute mentale con riferimento alla struttura sanitaria che se ne occupa (il Dipartimento di Salute Mentale) ma che deve trovare continuamente nuovi equilibri per assicurare la presa in carico e la risposta ai bisogni delle persone attraverso piani terapeutico-preventivi e terapeutico-riabilitativi individualizzati.
Area progetto: Anziani
Il miglioramento dello stato di salute delle persone anziane “fragili” (di norma quelle ultrasessantacinquenni a rischio di perdita dell’autosufficienza o non autosufficienti) passa attraverso lo sviluppo di una reale integrazione socio-sanitaria in quanto molti dei bisogni assistenziali della popolazione anziana possono trovare risposta in adeguate forme di sostegno sociale che limitano il ricorso alle risorse sanitarie ma che devono essere in continuità assistenziale primariamente con interventi e servizi sanitari di tutela, mantenimento, recupero funzionale e reinserimento ma anche con i presidi più specificamente sanitari.
L’ Area progetto si articola in due sub-aree progettuali: Dare vita agli anni, è uno slogan che identifica le competenze degli interventi e dei servizi socio-sanitario che riguardano la popolazione anziana autosufficiente e che coprono i diversi regimi assistenziali; Non autosufficienza, è la sub area con competenze che riguardano gli anziani non autosufficienti che hanno sì una prevalenza di bisogni sanitari ma che possono trovare una migliore risposta in servizi integrati.
Area progetto: Dipendenze, disagi, fragilità
L’Area progetto ha competenze diffuse in quell’ambito, abbastanza ampio e dai limiti incerti, definibile delle “dipendenze” dove si intrecciano fenomeni bio-psico-sociali che richiedono un approccio diagnostico e terapeutico individuale e multifattoriale fortemente interconnesso tra il sociale ed il sanitario. La centralità della rete sociale (naturale o artificiale) attorno alla persona e l’interazione con l’aspetto sanitario sono ben chiari per un’area “caratterizzata dall’inscindibilità del concorso di più apporti professionali sanitari e sociali nell’esito del percorso personalizzato di assistenza”.
L’ Area progetto si articola in due sub-aree progettuali: Tossicodipendenze, con competenze che riguardano lo specifico mondo della tossicodipendenza, nelle molteplici forme e dimensioni che pure esso sta assumendo attualmente (rispetto alle sostanze, rispetto alle forme di consumo, rispetto alle conseguenze…); Altri disagi e fragilità, è una sub area che comprende competenze riguardanti ambiti affini o analoghi alla dipendenza; è una sub area “aperta” centrata sulle fragilità e sulla “fatica di vivere” sempre più diffusa nel nostro tempo e sempre meno confinabile in un’area solo sanitaria o solo sociale. Devono essere oggetto di attenzione di questa sub area fenomeni quali: carcere, prostituzione e tratta, senza dimora, nomadi, fragilità e disagi psichici non conclamati…
Dal confronto in Direzione è emersa la volontà di inserire anche un’area progetto legata alla “sussidiarietà” che sviluppi in modo particolare i rapporto con i vari soggetti istituzionali e gli organismi del terzo settore impegnati nell’integrazione socio-sanitaria. Questo perché per fare integrazione occorre mantenere un rapporto trasversale privilegiato tra il “sistema sanità” e gli interlocutori-alleati nel favorire il mantenimento ed il recupero della salute”.
Quest’Area progetto non è settoriale, cioè orientata a seguire una particolare categoria di destinatari dei servizi e degli interventi dell’integrazione socio-sanitaria, ma trasversale, cioè impegnata a mantenere con questi soggetti un alto livello di informazione, comunicazione, confronto, contributo al miglioramento del sistema dell’integrazione socio-sanitaria nella Regione.
Area progetto: Sussidiaretà
L’Area progetto trova la sua “giustificazione” da un lato nell’aver individuato tra le Linee per la gestione strategica ASUR/Zone “lo sviluppo, in stretta coerenza con la logica di governance di un sistema a rete, di un partenariato con le autonomie locali, con il terzo settore ed il no profit operanti nei settori socioassistenziale e sociosanitario, con gli organismi di rappresentanza degli utenti” e, dall’altro, nella convinzione e nella consapevolezza che per l’integrazione socio-sanitaria la prospettiva della sussidiarietà orizzontale e verticale è un sicuro fattore di successo.
L’ Area progetto si articola in due sub-aree progettuali: Terzo settore, con competenze che riguardano il variegato mondo costituito sia dalle organizzazioni di volontariato, dalle associazioni di promozione sociale, dalle cooperative sociali operanti nell’area socio-sanitaria che da altri soggetti (organismi di rappresentanza degli utenti, fondazioni, patronati…) identificabili come portatori di interesse in quest’ambito strategico per la salute dei cittadini; Soggetti istituzionali, con competenze che riguardano i rapporti da instaurare per qualificare e rafforzare il sistema dell’integrazione socio-sanitaria nella Regione in maniera particolare con i soggetti identificati dagli art. 20, 21 e 22 della L.R. 13/03 (Province, Comuni e Comunità Montane) e, più in generale, con i soggetti istituzionali che hanno responsabilità o possono costituire risorse per una corretta, equilibrata e “completa” integrazione socio-sanitaria.
Le Aree di programma dell’Area dell’Integrazione socio-sanitaria (con particolare riferimento alle quattro “settoriali”) hanno dei contenuti comuni e delle competenze “trasversali” che dovranno essere declinati in modo unitario e contestualizzandoli nei settori di competenza. Rispetto alla trasversalità va sottolineato come sia indispensabile attivare le Aree progetto sia garantendo l’esigenza di salvaguardare l’unitarietà della persona negli interventi di integrazione socio-sanitaria, che superando una logica categoriale e parziale, di “settore”. In questa prospettiva, anche se sono state identificate Aree progetto centrate su persone con specifici bisogni di integrazione socio-sanitaria, la prospettiva dell’integrazione socio-sanitaria riguarda tutta la popolazione presente sul territorio della Regione, orientando l’azione a dare risposta al bisogno senza distinzioni o classificazioni aprioristiche.
I “piani programmatici” delle Aree progetto dell’Integrazione socio-sanitaria seguono uno schema comune:
- Competenze specifiche
- Funzioni e attività
- Modalità di attuazione
- Risorse umane
- Risultati attesi
- Fasi
In questa fase l’impostazione complessiva dei Piani programmatici vuole rendere ragione, seppur ancora in termini generali, degli obiettivi che si intende perseguire e del metodo di lavoro condiviso che si vuole utilizzare. La declinazione operativa dei singoli Piani programmatici di ogni Area progetto svilupperà le necessarie specificazioni e le peculiarità di ogni Area.
Uno stralcio dei contenuti dello schema permette di cogliere il collegamento tra i “principi” di riferimento e la metodologia di azione che si sta attivando.
Funzioni e attività
Relativamente alle competenze specifiche dell’Area progetto, per ognuna delle funzioni individuate, sono realizzate le seguenti attività:
Funzione di conoscenza
– Raccolta dati ed informazioni sulla condizione della popolazione in relazione ai bisogni dell’area di integrazione socio-sanitaria.
– Raccolta dati ed informazioni sulle caratteristiche dell’offerta di interventi e servizi dell’area di integrazione socio-sanitaria.
– Rilevazione delle attività e delle prestazioni dell’area di integrazione socio-sanitaria distinte per varie caratteristiche (livello di integrazione, ambito territoriale, settore di intervento, regime assistenziale, unità di servizio…).
Funzione di raccordo e coordinamento
– Raccordo e sviluppo delle funzioni di programmazione, coordinamento, indirizzo, valutazione e controllo dei vari livelli di integrazione socio-sanitaria.
– Raccordo e coordinamento delle diverse modalità di programmazione e gestione di interventi e servizi di integrazione socio-sanitaria nelle Zone Territoriali nella prospettiva della elaborazione di linee-guida e profili di intervento, con approccio multidisciplinare e multidimensionale, tendenzialmente omogenei a livello regionale.
Funzione di modellizzazione e programmazione
– Elaborazione modellistica unitaria per interventi e servizi dell’integrazione socio-sanitaria.
– Definizione di standard unitari per sviluppo dei piani di intervento ai diversi livelli di integrazione socio-sanitaria.
– Definizione di standard di offerta e di attività per livelli di integrazione socio-sanitaria tendenzialmente omogenei a livello regionale.
– Messa a punto dei modelli funzionali-processuali per l’accessibilità e la fruibilità degli interventi e dei servizi coinvolti nell’integrazione socio-sanitaria (ad esempio: integrazione Sportello della salute e Ufficio di Promozione Sociale, raccordo tra Unità Valutative ed Unità Multidisciplinari…).
Funzione di monitoraggio e verifica
– Elaborazione di strumenti informativi sia assistenziali che gestionali per gli interventi e i servizi dell’integrazione socio-sanitaria.
– Analisi del fabbisogno formativo del personale del territorio rispetto ai vari contesti di integrazione socio-sanitaria.
Funzione di supporto
– Supporto alle funzioni di pianificazione e programmazione territoriali, in raccordo con le altre componenti, nell’ambito dell’integrazione socio-sanitaria.
– Supporto attivo alle strutture locali per l’implementazione, in forme anche personalizzate, dei modelli funzionali, operativi e gestionali innovativi (Piani per la gestione del cambiamento) degli interventi di integrazione socio-sanitaria.
– Supporto alla formazione del personale del territorio rispetto ai vari contesti di integrazione socio-sanitaria.
– Consulenza alle strutture locali su progetti di interventi di particolare rilievo dell’integrazione socio-sanitaria (es. nuovi settori di intervento…).
Risultati attesi:
– Conoscenza e monitoraggio permanenti della condizione della popolazione, dei bisogni dei cittadini e dell’offerta di interventi e servizi nell’Area dell’integrazione socio-sanitaria per migliorare la programmazione e la gestione degli interventi finalizzandola ad una più qualificata risposta alle esigenze dei cittadini.
– Riequilibrio dell’offerta prestazionale, in maniera tale da offrire garanzia di equità distributiva dei livelli di assistenza sul territorio regionale.
– Migliori garanzie di accessibilità e fruibilità dei servizi, integrati a rete, per l’utenza (attraverso l’implementazione di un percorso di reingegnerizzazione dei processi assistenziali socio-sanitari).
– Progressiva erogazione dei servizi secondo criteri di appropriatezza e sviluppo di una maggiore omogeneità dei comportamenti professionali nell’ambito degli interventi socio-sanitari (attraverso la definizione di standard di intervento e di prodotto sotto il profilo della adeguatezza delle strutture di offerta).
Rispetto alle Fasi l’indicazione è quella della “modularità”, cioè di una prospettiva di lavoro impostata sul medio-lungo termine che, però, deve raggiungere obiettivi intermedi “capitalizzabili”.
4. Dimensioni qualificanti dell’integrazione socio-sanitaria per l’ASUR
Obiettivo dell’ASUR per l’integrazione socio-sanitaria è valorizzare adeguatamente le esperienze specifiche di integrazione socio-sanitaria presenti sul territorio marchigiano per orientarle in una prospettiva unitaria.
In questa logica compiti dell’ASUR sono:
– ripensare il sistema di organizzazione e di erogazione delle prestazioni socio-sanitarie attraverso il recupero dell’unitarietà di sistema;
– favorire il consolidamento delle iniziative in atto, combinando in logica integrata tutti gli aspetti innovativi realizzati e da realizzare;
– individuare, concordare e realizzare le modalità istituzionali, organizzative e gestionali di integrazione tra il sistema dei servizi sanitari e il sistema dei servizi sociali.
La metodologia utilizzata, a partire da questa fase di programmazione e avvio, svilupperà tutte le forme di collaborazione con i diversi livelli dei soggetti istituzionali cointeressati alla costruzione dei diversi “settori” del sistema dei servizi dell’integrazione socio-sanitaria, individuando gli specifici interlocutori e le modalità di partecipazione e cooperazione. Quindi una metodologia “a rete”: tra i destinatari, i livelli, i regimi assistenziali, i soggetti coinvolti – istituzionali e non; e anche una metodologia partecipata: a partire da “manifestazioni di interesse” a coinvolgersi nel processo di costruzione del sistema dell’integrazione socio-sanitaria marchigiana.
Il modello assistenziale di riferimento per l’azione dell’ASUR verso l’integrazione socio-sanitaria si sviluppa in due direttrici:
– L’accesso alla rete dei servizi socio-sanitari, che comporta da un lato il miglioramento della circolarità delle informazioni e della diffusione della conoscenza e, dall’altro, l’integrazione degli “accessi” (Sportello della salute e Ufficio Promozione Sociale).
– Il percorso assistenziale che va costruito:
– sulla base di criteri quali: la natura del bisogno, la complessità e l’intensità dell’intervento, la durata dell’intervento;
– secondo la procedura di: valutazione multidimensionale, progettazione personalizzata, presa in carico, verifica;
– con attenzione alla continuità che deve caratterizzare gli interventi personalizzati delle diverse intensità assistenziali: intensiva, estensiva, lungoassistenza.
Altra dimensione qualificante dell’integrazione socio-sanitaria per l’ASUR è la volontà di mantenere una prospettiva unitaria (e trasversale alle “aree progetto”) i “contesti” dell’integrazione.
Un primo “contesto” è rappresentato dai “livelli dell’integrazione”; a quelli “canonici”: il livello istituzionale; il livello gestionale; il livello professionale è indispensabile aggiungere il livello territoriale, per il rispetto delle diversità locali e delle peculiarità dei territori marchigiani.
Un secondo “contesto” è quello delle relazioni tra “sistemi” con attenzione alle diverse modalità dell’integrazione (formale, informale, flessibilità, varietà di opportunità). Nello specifico i sistemi da mettere in relazione sono:
– il “sanitario”: Distretto, Ospedale, Dipartimenti…;
– il “sociale”: Comune, Ambito sociale, Provincia…;
– gli altri “soggetti” istituzionali (Istruzione, Prefettura, Magistratura…).
Un ulteriore “contesto” cui fa riferimento l’integrazione socio-sanitaria nell’ASUR è lo “specifico” della tipologia degli interventi in riferimento al livello di integrazione:
– Interventi sociosanitari ad elevata integrazione sanitaria;
– Interventi sanitari a rilevanza sociale;
– Interventi sociali a rilievo sanitario.
Un ultimo “contesto”, ma non certo per importanza, in quanto è quello che permette di garantire la continuità assistenziale è la tipologia degli interventi in riferimento al regime assistenziale:
– Interventi di sostegno e accompagnamento;
– Interventi e servizi territoriali;
– Interventi e servizi domiciliari;
– Interventi e servizi semiresidenziali;
– Interventi e servizi residenziali;
– “Osservatori” per l’analisi dei flussi informativi su bisogno, domanda e offerta.
Chi ha la responsabilità dell’integrazione socio-sanitaria deve tener conto continuamente di tutti questi “contesti” che vanno collegati ed armonizzati all’interno di ogni settore (“area progettuale”) di azione.
5. Linee progettuali e di sviluppo dell’integrazione socio-sanitaria nell’ASUR
Le linee progettuali e di sviluppo dell’integrazione socio-sanitaria nell’ASUR vanno nella direzione di dare unitarietà e non unicità all’impianto complessivo e alle specifiche azioni. Per far questo è necessario che i riferimenti concettuali e le indicazioni programmatiche trovino una progressiva e concreta realizzazione sul territorio, a livello centrale e decentrato.
Occorrerà mettere intorno a un tavolo i soggetti istituzionali e non, le professionalità e le risorse che fanno integrazione socio-sanitaria e che sono “portatori di interessi qualificati” per l’integrazione socio-sanitaria. La metodologia partecipata che caratterizza l’impostazione data metterà a confronto le diverse esperienze e raccoglierà gli elementi condivisi, le “buone prassi” da estendere per individuare un modello nuovo che sia “regionale”. Non interessa esaltare questo o quel modello, estendere questa o quella esperienza; quello che è necessario è definire, insieme ai soggetti coinvolti, una soglia significativa di elementi comuni di impostazione e di processi di intervento e lasciare aperte una serie di variabili perché ogni territorio possa contestualizzare la propria azione. In sostanza occorre individuare e definire quello che deve essere garantito a tutti e con quale metodologia; stabilito questo vadano mantenuti margini di libertà, ovviamente entro livelli di tolleranza condivisi e determinati.
L’attività di integrazione Socio-Sanitaria dell’ASUR si svilupperà pertanto su tre direttrici.
Rispetto all’assetto istituzionale dell’ASUR gli impegni riguardano il contributo, per quanto di competenza, a definire i Regolamenti collegati all’Atto aziendale (ad esempio con riferimento a: Manuale di organizzazione aziendale, Definizione delle strutture organizzative complesse e delle strutture organizzative semplici, Regolamento dei Dipartimenti, Regolamento dei Distretti…) e a predisporre gli strumenti di Programmazione (Linee Guida per il Programma delle Attività Distrettuali e sua attuazione anche con accompagnamento formativo, Linee Guida per il Piano delle Attività Zonali, informazione e collegamento con i Coordinatori degli Ambiti territoriali sociali, supporto, su richiesta del Comitato dei Sindaci che ne ha la responsabilità politica della realizzazione, per la costruzione dei Piani Comunitari per la Salute).
Rispetto all’organizzazione del nucleo direzionale ASUR per l’integrazione socio-sanitaria si svilupperà l’attività “ordinaria” che va dall’attuazione delle indicazioni nazionali/regionali su integrazione socio-sanitaria alle “contingenze” quotidiane, dal raccordo/coordinamento interno ai rapporti esterni (Zone, Distretti, Dipartimenti, extra SSR) alle attività di supporto e consulenza. Particolare impegno sarà rivolto all’“ufficio virtuale” per l’integrazione socio-sanitaria, un luogo di lavoro “reale”, su piattaforma informatica, che permetterà di collegare telematicamente i responsabili territoriali della sanità marchigiana impegnati nell’integrazione socio-sanitaria.
Rispetto alla progettualità ASUR per l’integrazione socio-sanitaria le direttrici di lavoro sono essenzialmente due.
– L’invito, rivolto ai professionisti delle diverse Zone, alla “manifestazione di interesse” per la progettazione del sistema di organizzazione e di erogazione delle prestazioni socio-sanitarie nelle Marche attraverso o la presentazione di esperienze (e/o progetti) avviate nelle Zone sanitarie (a livello zonale o distrettuale) o l’adesione-partecipazione ai tavoli tematici di consultazione, concertazione, progettazione (intesi come elemento innovativo del processo programmatorio di costruzione del sistema dei servizi di integrazione socio-sanitaria). Questi tavoli, inizialmente “sanitari” saranno successivamente e progressivamente allargati al “sociale”.
– La partecipazione al Programma di azione regionale per l’E-health attraverso la progressiva progettazione e implementazione del Sistema informativo assistenza territoriale, attraverso una serie di sub-progetti che coprono le diverse competenze dell’integrazione socio-sanitaria (Attività distrettuale, Cartella socio-sanitaria integrata, Gestione attività residenziale e semi-residenziale, Gestione Cure Domiciliari, Sistema informativo Dipartimenti Dipendenze Patologiche, Sistema informativo Dipartimenti Salute Mentale, Gestione attività consultoriali, Gestione Specialistica ambulatoriale).
Sul territorio marchigiano c’è una consistente aspettativa su questi temi e la voglia di rilanciare una prospettiva efficace di integrazione socio-sanitaria. Ci sono, naturalmente, anche diffidenze, favorite dalla fase iniziale di confusione e incertezza, e resistenze comprensibili, e meno comprensibili, legate alla paura di centralizzazione che potrebbe comportare la riorganizzazione del sistema sanitario regionale e, entrando nello specifico dei settori di intervento, una paura del cambiamento.
La convinzione che vadano valorizzate e ricondotte ad unità le cose si stanno facendo bene è forte, come pure è importante aiutare a far conoscere e comprendere qual è l’indirizzo dell’ASUR, in questo come negli altri settori di azione; il comunicare e il condividere quale è il modello concettuale di integrazione socio-sanitaria che fa da riferimento è una tappa essenziale per delineare il lavoro attuale e quello futuro e per trovare e coinvolgere molti compagni di strada.

